Ongeveer 40-80% van de mensen klaagt dat de wervelkolom in de lumbale regio pijn doet, maar niet meer dan 25% van hen zoekt medische hulp. In feite kunnen dergelijke onaangename gewaarwordingen worden veroorzaakt door zowel relatief onschuldige redenen als pathologische veranderingen in de wervelkolom. Daarom moet je ze niet minachtend behandelen.
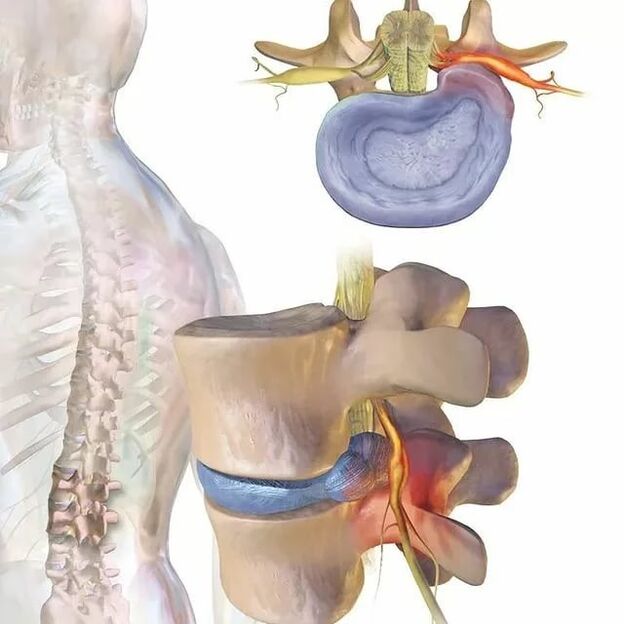
Oorzaken van rugpijn
De wervelkolom bestaat uit een heel complex van structurele elementen: botten, gewrichten, tussenwervelschijven, ligamenten, zenuwen. Veranderingen in elk van hen kunnen gepaard gaan met pijnlijke gevoelens en van een andere aard. Bovendien wordt de wervelkolom omringd door de paravertebrale spieren, pijn die patiënten vaak verwarren met pijn in de wervelkolom. De oorzaken van pijn kunnen dus talrijk zijn. Dit kan overwerk zijn, een natuurlijke herstructurering van het lichaam tijdens de zwangerschap, enz. Maar als pijn regelmatig optreedt, is het de moeite waard om contact op te nemen met een vertebroloog of neuroloog, omdat vaak het feit dat de wervelkolom systematisch pijn doet in de lumbale regio wijst op de ontwikkeling van bepaalde ziekten .
Meestal worden in dergelijke situaties patiënten gediagnosticeerd met:
- pathologie van tussenwervelschijven (verminderde schijfhoogte, uitsteeksel, hernia tussenwervelschijven, discitis);
- facetgewrichtspathologieën (spondyloartrose, gewrichtscysten);
- ontstekingsziekten (spondylitis ankylopoetica of spondylitis ankylopoetica, reactieve artritis, artritis psoriatica)
- compressiefracturen van de wervels tegen de achtergrond van osteoporose;
- neoplastische laesies van de wervelkolom.
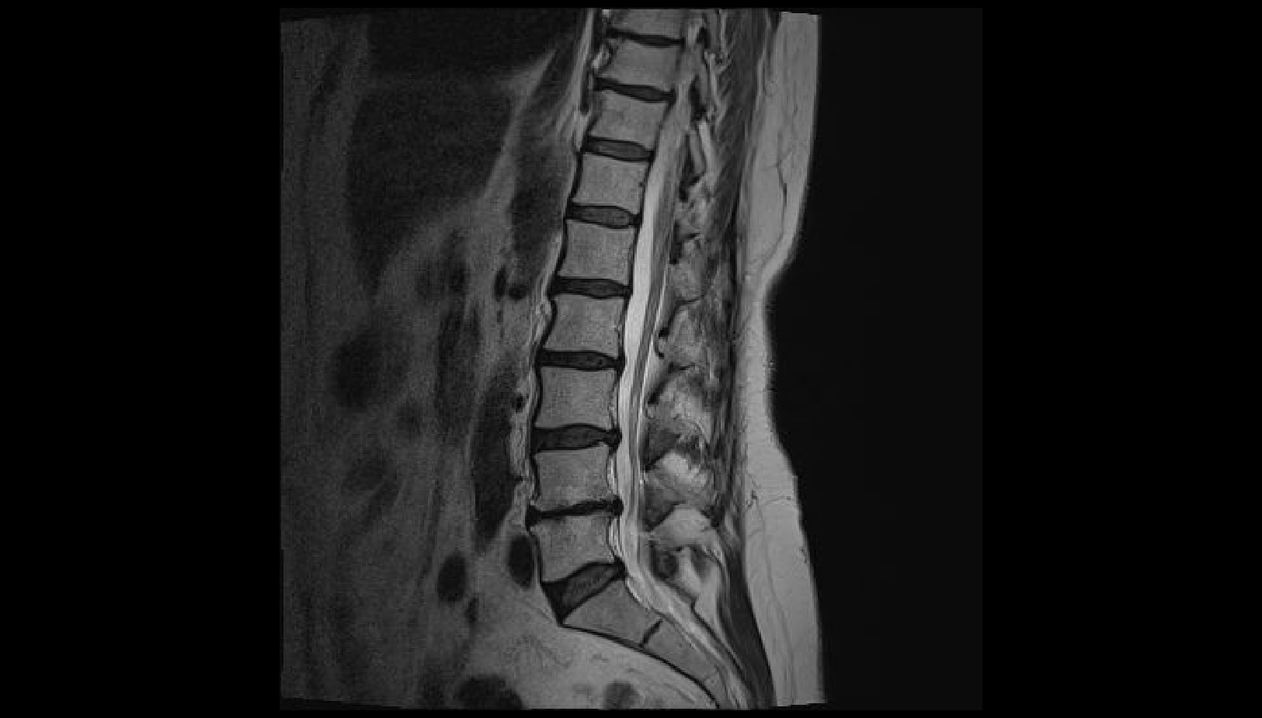
Tussenwervelschijfpathologieën
Degeneratieve veranderingen in de tussenwervelschijven of osteochondrose komen veel voor, vooral bij jonge mensen en mensen van middelbare leeftijd. Dit komt grotendeels door de noodzaak om lang te zitten of zware lichamelijke arbeid te verrichten. Op oudere leeftijd droogt de schijf op en groeien de wervels samen.
Al in de beginfase van het begin van degeneratieve veranderingen in de tussenwervelschijven, die kraakbeen zijn met een speciale configuratie die de wervellichamen verdeelt, kan pijn in de wervelkolom optreden. Dit komt door irritatie van de pijnreceptoren van de buitenste lagen van de schijf, evenals het achterste longitudinale ligament van de wervelkolom. Vaak veroorzaakt osteochondrose een aseptisch ontstekingsproces, wat leidt tot een reflexspasme van segmentale spieren. Als gevolg hiervan neemt de pijn in de wervelkolom toe en zijn er ook beperkingen op de mobiliteit.
Osteochondrose heeft de neiging om voortdurend vooruit te gaan, vooral als er geen geschikte behandeling en levensstijlcorrectie is. Vervolgens leidt het tot de vorming van uitsteeksels en later hernia's tussen de wervels, wat de verergering van bestaande symptomen en het verschijnen van nieuwe veroorzaakt.
De lumbale regio, vanwege het feit dat deze de hoogste belasting draagt bij dagelijkse activiteiten, wordt het vaakst aangetast.
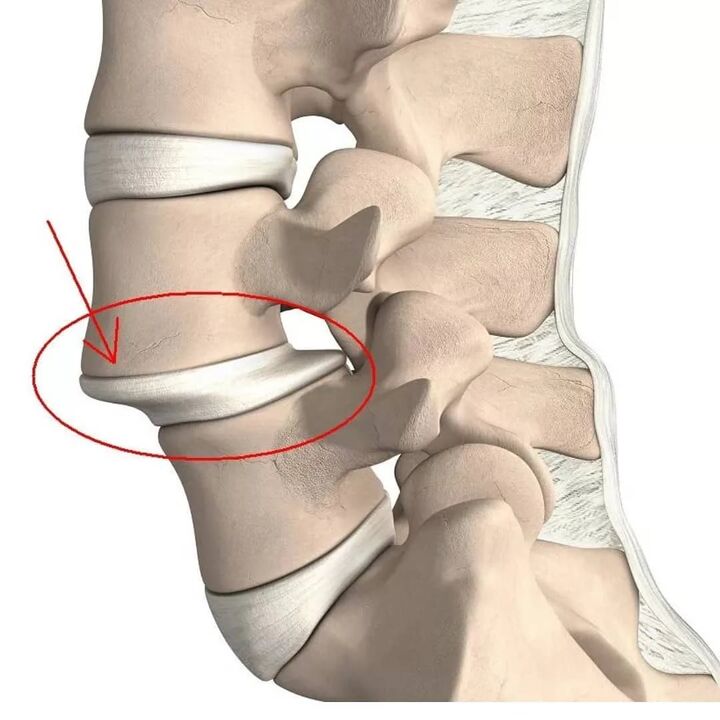
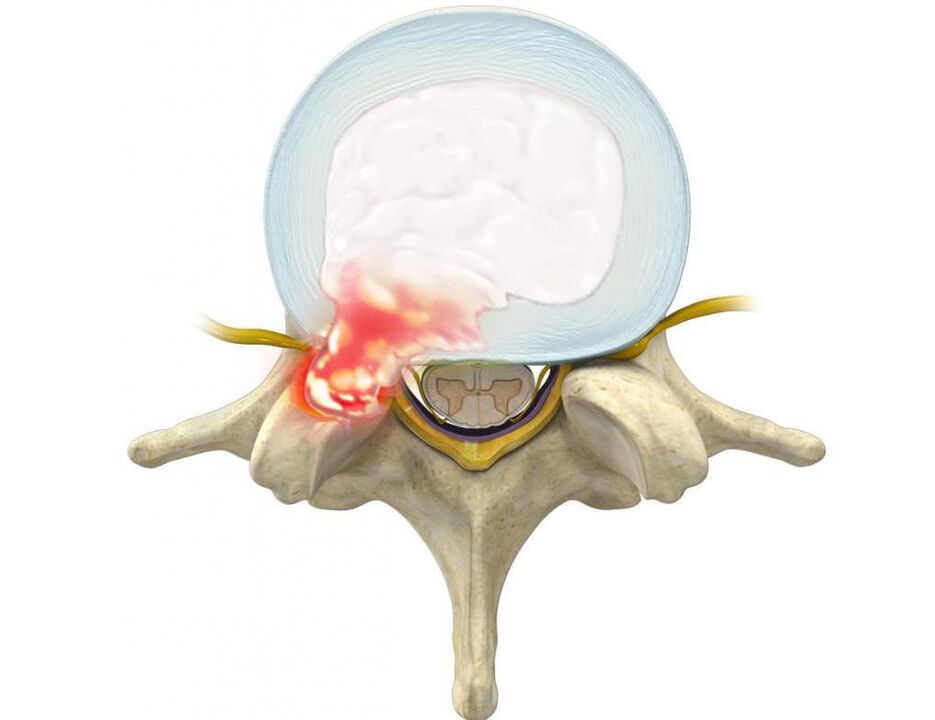
Uitsteeksels zijn uitsteeksels van de schijf met behoud van de integriteit van de buitenste schil, de annulus fibrosus genoemd. Hoewel de invloed van provocerende factoren in de loop van de tijd behouden blijft, zijn de vezels van de annulus fibrosus niet bestand tegen de belasting en druk van de inwendige inhoud van de schijf (nucleus pulposus) en scheuren ze niet. Als gevolg hiervan gaat de kern verder dan de fysiologische positie van de tussenwervelschijf. Tegelijkertijd doet de wervelkolom in de lumbale regio altijd pijn of straalt de pijn uit naar het been, en het ongemak neemt toe bij plotselinge bewegingen, buigen, zware voorwerpen tillen, persen, hoesten, niezen, lachen, evenals bij langdurig zitten één positie, lopen, staan.
Vaak nemen patiënten met reeds gevormde uitsteeksels en hernia's onbewust een geforceerde houding aan, licht naar de gezonde kant leunend. In dit geval kan pijn in de wervelkolom in de lumbale regio een hoge intensiteit bereiken, waardoor een persoon arbeidsvermogen wordt ontnomen. In dergelijke gevallen wordt hij gedwongen zich aan bedrust te houden en om pijn te verlichten, spant hij het been gebogen en naar de maag gebracht.
Meestal vormen zich uitsteeksels en hernia's in de richting van het wervelkanaal, waarin het ruggenmerg (cauda equina) en de daaruit vertakte zenuwwortels passeren. Deze laatste passeren de natuurlijke openingen in de wervellichamen en vertakken zich verder in de lumbale plexus, die verantwoordelijk is voor de innervatie van de onderste ledematen en verschillende organen (inclusief de geslachtsorganen).
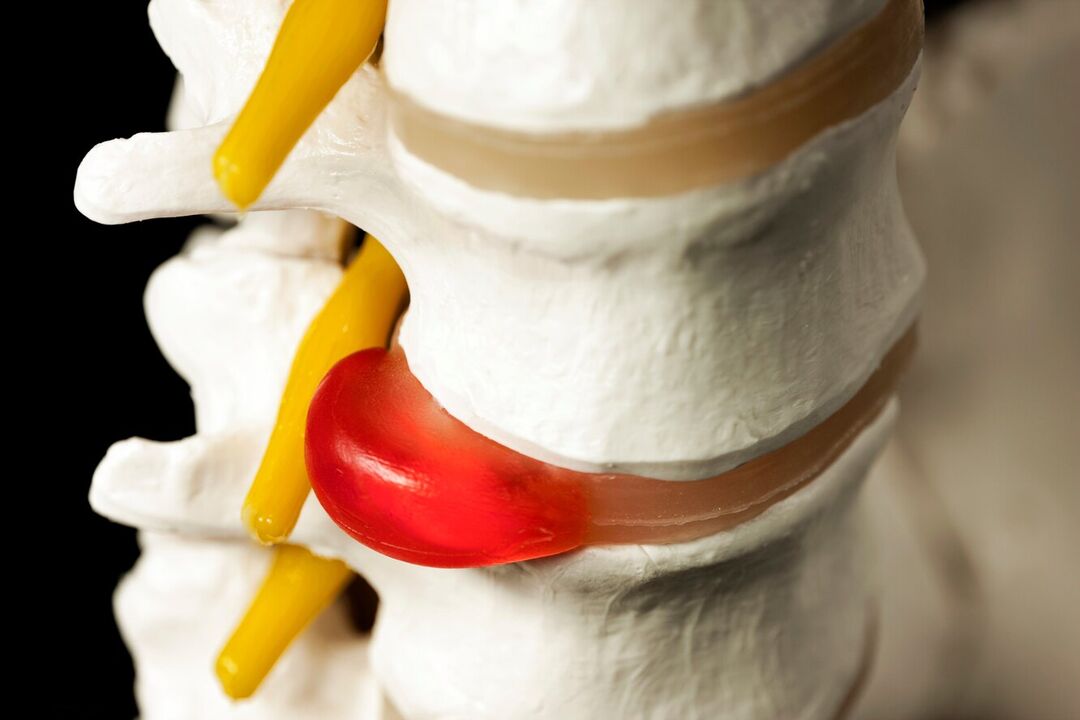
Daarom, vaak met langdurige osteochondrose, de vorming van hernia's in de lumbale regio, wordt pijn in de wervelkolom geleidelijk niet alleen geïntensiveerd, maar ook aangevuld met andere aandoeningen. Als een vervormde schijf of zachte weefsels gezwollen zijn als gevolg van het ontstekingsproces, knijpen in de wervelwortel die in de buurt komt, neurologische aandoeningen. Daarom kan pijn in de wervelkolom in de lumbale regio worden aangevuld met uitstralen naar de billen, liezen, voorkant, binnenkant, buitenkant van dijbeen, onderbeen en voet. Het hangt af van wat voor soort zenuwwortel zal worden aangetast, dat wil zeggen, op het niveau waarvan pathologische veranderingen in het spinale bewegingssegment zullen worden waargenomen. Ook kunnen in de overeenkomstige zones van de onderste ledematen gevoeligheidsstoornissen worden waargenomen in de vorm van een gevoel van kruipen, gevoelloosheid, veranderingen in gevoeligheid voor temperatuur, pijn, tactiele prikkels en beperkte mobiliteit.
Veranderingen in de hoogte en functionaliteit van de schijven die optreden bij osteochondrose en de complicaties ervan leiden tot schade aan het gewrichtsapparaat van de wervelkolom, evenals tot degeneratie van de wervellichamen zelf. Het gevolg hiervan is de ontwikkeling van spondylose, d. w. z. verkalking van het voorste longitudinale ligament en de vorming van bot-kraakbeenachtige gezwellen op het oppervlak van de wervellichamen (osteofyten). Ze kunnen niet alleen het omliggende weefsel beschadigen en de wervelkolomwortels samendrukken, waardoor ernstige pijn in de wervelkolom ontstaat, maar ze kunnen ook samengroeien. Hierdoor worden aangrenzende wervellichamen samengevoegd tot één geheel, wat de beweeglijkheid in de onderrug sterk beperkt.
Osteochondrose kan gepaard gaan met reactieve veranderingen in de wervellichamen, in het bijzonder reactieve aseptische spondylitis, wat leidt tot osteosclerose. Dit gaat gepaard met verdichting van botweefsel en verhoogt de kans op wervelfracturen dramatisch.
Facetgewrichtsaandoeningen
Pathologieën van de facet- of facetgewrichten van de lumbale wervelkolom, in het bijzonder hun artrose, kunnen ook pijn in de wervelkolom in de lumbale regio veroorzaken, waaronder ernstige pijn. Hoewel de pijn vaker pijn doet en diep van binnen is gelokaliseerd. Hun uiterlijk is te danken aan het feit dat hun synoviale capsule rijkelijk is geïnnerveerd. In dergelijke situaties is de pijn meestal direct geconcentreerd in het getroffen gebied en heeft de neiging toe te nemen bij buigen, strekken, draaien van het lichaam, langdurig staan. Lopen en zitten helpen de ernst ervan te verminderen. Maar in sommige gevallen kan er ook pijn ontstaan in de liesstreek, het stuitbeen, de rug en de buitenkant van de dijen.
Ontstekingsziekten van de wervelkolom
Ontstekingsziekten van de wervelkolom komen minder vaak voor dan pathologieën van de tussenwervelschijven en facetgewrichten. Ze doen echter ook pijn aan de wervelkolom. Waaronder:
- spondylitis ankylopoetica of spondylitis ankylopoetica;
- reactieve artritis;
- artritis psoriatica, enz.
Symptomen van deze ziekten treden meestal op vóór de leeftijd van 40 jaar en vaker op de leeftijd van 20 jaar. Dit onderscheidt hen van degeneratieve-dystrofische pathologieën van de schijven en gewrichten van de wervelkolom, die zich vaak na 40 jaar ontwikkelen. In dit geval wordt de pijn gekenmerkt door een geleidelijke toename van de intensiteit. Bovendien neemt de ernst ervan af na lichamelijke inspanning, maar neemt niet af in rust. Daarom doet de wervelkolom in de lumbale regio bij ontstekingsziekten vaak 's nachts pijn en vooral' s ochtends, direct na het slapen.
De moeilijkste situatie wordt waargenomen bij spondylitis ankylopoetica, en zij is het die vaker dan andere ontstekingsziekten de lumbale regio aantast. Deze term betekent ontsteking van de tussenwervelgewrichten met hun daaropvolgende immobilisatie als gevolg van de vorming van dicht bot, kraakbeenachtige of fibreuze fusie tussen de scharnierende botstructuren.
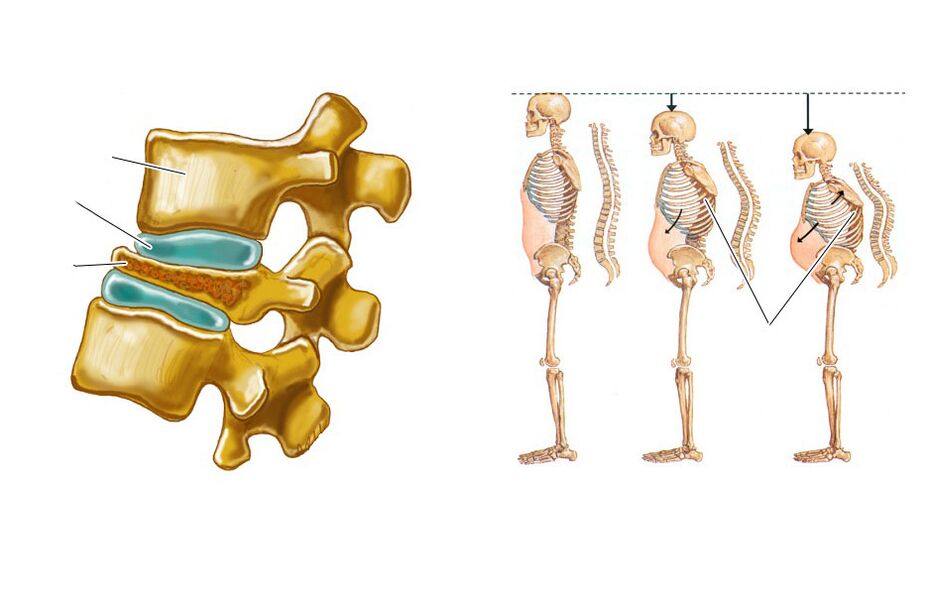
In het begin wordt het gekenmerkt door milde rugpijn, maar na verloop van tijd verspreiden ze zich geleidelijk hoger, waarbij ze de thoracale en vervolgens de cervicale wervelkolom bedekken. Dit hangt samen met de ontwikkeling van beperking van de mobiliteit van de wervelkolom in alle vlakken, aangezien de wervelkolom, als gevolg van de veranderingen die plaatsvinden, lijkt te zijn ondergedompeld in een specifiek geval. Ook waargenomen:
- uitlijning van lumbale lordose (natuurlijke kromming van de wervelkolom in de lumbale regio);
- verergering van thoracale kyfose, die bukken veroorzaakt;
- reflexspanning van de rugspieren;
- progressieve verergering van mobiliteitsbeperking door de betrokkenheid van facetgewrichten bij het pathologische proces en ossificatie van tussenwervelschijven;
- ochtendstijfheid gedurende een uur of langer.
Bij 10-50% van de patiënten wordt een ontsteking van de iris (iritis), het hoornvlies (keratitis), het slijmvlies (conjunctivitis), de iris en het corpus ciliare van de oogbol (iridocyclitis) waargenomen.
De progressie van spondylitis ankylopoetica leidt ertoe dat een toenemend aantal gewrichten in het pathologische proces. Als gevolg hiervan worden patiënten gedwongen om de zogenaamde smekende houding aan te nemen. Het betekent uitgesproken kyfose van de thoracale wervelkolom, kanteling van het bovenlichaam naar beneden, kniebuiging met een scherpe beperking van het bewegingsbereik in de borstkas, wat de ademhalingsdiepte beïnvloedt.
De snelheid van progressie van de ziekte hangt af van de adequaatheid en volledigheid van de behandeling.
Compressiefractuur van de wervel
Compressiefractuur is het afplatten van het wervellichaam, waardoor het wigvormig wordt. Dit leidt tot verstoring van de anatomie van de wervelkolom, kan trauma aan het ruggenmerg en zijn wortels veroorzaken en kan ook een trigger worden voor de snelle progressie van degeneratieve-dystrofische veranderingen.
De lendenwervels 1 en 2 zijn gevoeliger voor verwondingen, omdat ze de grootste axiale belasting krijgen.
Compressiefracturen van de wervelkolom komen vaak voor bij ouderen als gevolg van de ontwikkeling van osteoporose, d. w. z. een afname van de botdichtheid. In dergelijke gevallen kan het voldoende zijn om, om gewond te raken, niet alleen een lichte val, maar ook gewichtheffen, een mislukte beweging.
Pathologie wordt gekenmerkt door de aanwezigheid van pijn in de wervelkolom, die beweging beperkt, toeneemt met zitten, beweging en pogingen om een gestrekt been op te heffen. Het duurt meestal 1-2 weken en neemt dan geleidelijk af over 2-3 maanden. In sommige gevallen is er bestraling van pijn in de toppen van de iliacale botten en heupen. Een afname van de hoogte van een gebroken wervel veroorzaakt een toename van lumbale lordose, wat ook bijdraagt aan het optreden van pijnlijke gewaarwordingen.
Als een fractuur niet tijdig wordt gediagnosticeerd, leidt een afname van de hoogte van de wervel tot veranderingen in houding, een afname van de groei. Dit veroorzaakt reflexspanning en verkorting van de spieren van de wervelkolom, wat chronische rugpijn veroorzaakt en lange rust vereist.
Spinale neoplastische laesies
Neoplastische laesies van de wervelkolom betekenen de vorming van goedaardige en kwaadaardige tumoren daarin, evenals metastasen, waarvan de bron neoplasmata van andere organen zijn. Dit komt veel minder vaak voor dan pathologieën van tussenwervelschijven, facetgewrichten, spondylitis ankylopoetica en zelfs compressiefracturen, namelijk slechts bij 1-2% van de patiënten met rugpijn. Maar dergelijke laesies vereisen de vroegst mogelijke diagnose en behandeling.
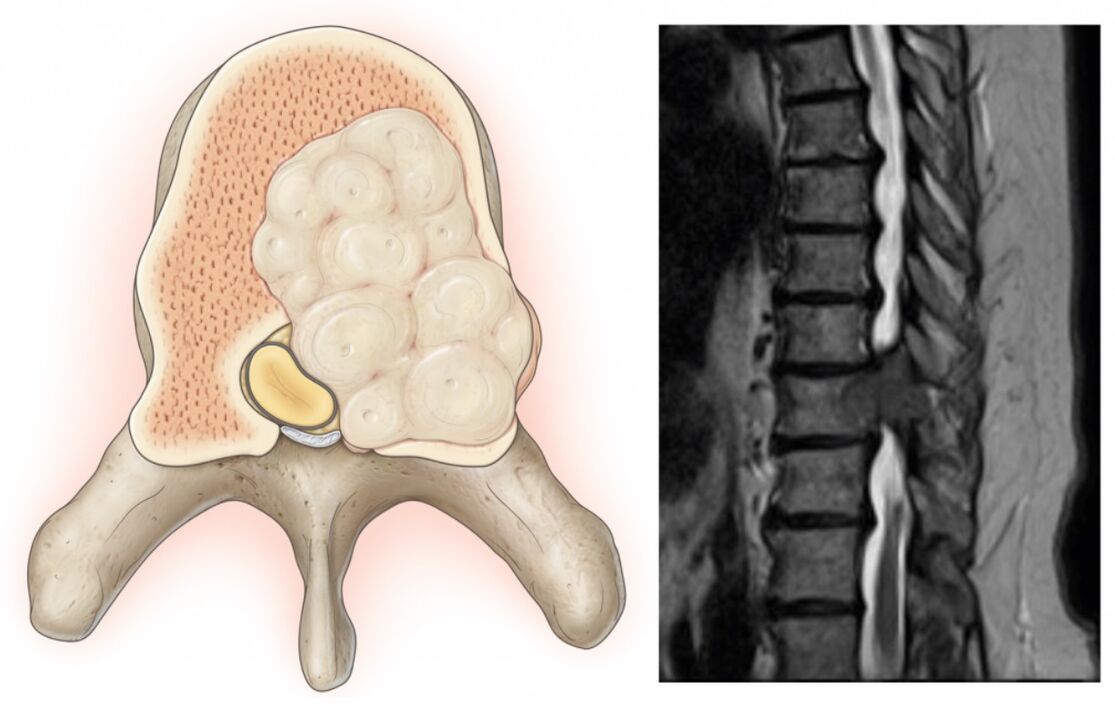
De karakteristieke kenmerken van neoplastische laesies van de wervelkolom, naast pijn erin, zijn:
- een verhoging van de lichaamstemperatuur, inclusief tot subfebriele waarden;
- onredelijk gewichtsverlies;
- onvermogen om een comfortabele lichaamshouding te vinden;
- de aanwezigheid van pijn 's nachts;
- ernstige pijn in de wervelkolom;
- onvermogen om pijn te verlichten met conventionele analgetica.
Zelfs als u 1 of 2 van deze symptomen heeft, moet u onmiddellijk een afspraak maken met uw arts.
Op een vergelijkbare manier kan het volgende verschijnen:
- Chondroma is een kwaadaardige tumor die wordt gediagnosticeerd bij 20% van de patiënten met kankerachtige laesies van de wervelkolom. Meestal vormt het zich in het heiligbeen en kan het voorkomen bij mensen van elke leeftijd en geslacht.
- Young's sarcoom - komt voor bij 8% van de patiënten met neoplastische laesies van de wervelkolom. Komt vaker voor bij jonge mannen.
- Chondrosarcoom is een kwaadaardig neoplasma, dat verantwoordelijk is voor 7-12% van de gevallen. Het wordt vaker gevonden bij mannen van middelbare leeftijd.
- Aneurysmale botcyste is een goedaardig neoplasma.
- Hemangioom is een goedaardige vasculaire tumor die bij 11% van de mensen voorkomt. Het wordt mogelijk niet gedurende het hele leven van een persoon gedetecteerd. Maar het verhoogt het risico op wervelfracturen.
- Metastasen van andere tumoren zijn secundaire kwaadaardige neoplasmata. Vaker, kanker van de borst, prostaat, longen, en minder vaak van de nieren, schildklier en huid metastaseert naar de wervelkolom.
Diagnostiek
Als de wervelkolom in de lumbale regio pijn doet, is het de moeite waard om een afspraak te maken met een neuroloog of vertebroloog. Bij de afspraak verzamelt de arts in eerste instantie een anamnese, waarbij hij vragen stelt over de aard van de pijn, de omstandigheden van het optreden, de duur van de persistentie, de aanwezigheid van andere symptomen, levensstijl, enz.
Vervolgens voert de specialist een onderzoek uit. In het kader daarvan palpeert hij niet alleen de wervelkolom, bepaalt hij de lokalisatie van pijn, beoordeelt hij de gang en houding die de patiënt onbewust inneemt, maar voert hij ook functionele tests uit. Met hun hulp kunt u tekenen van spondylitis ankylopoetica, neurologische uitval detecteren, de mate van mobiliteit van de wervelkolom beoordelen en andere diagnostische gegevens verkrijgen.
Op basis hiervan kan de arts al uitgaan van de mogelijke oorzaken van het pijnsyndroom. Om ze te verduidelijken en om de mate van schade nauwkeurig te bepalen, worden bovendien instrumentele en soms laboratoriumdiagnostische methoden voorgeschreven. Meestal nemen ze hun toevlucht tot hulp:
- radiografie in frontale en laterale projectie, soms met functionele radiologische tests;
- CT - maakt een betere visualisatie van botstructuren mogelijk, daarom wordt het vaker gebruikt om spondylose, fracturen, bottumoren, enz. te diagnosticeren;
- MRI - maakt het mogelijk om de toestand van kraakbeenachtige structuren en zachte weefsels zo nauwgezet mogelijk te beoordelen, daarom wordt het vaak gebruikt om osteochondrose, uitsteeksels, hernia's tussen de wervels, laesies van het ruggenmerg, enz. te diagnosticeren;
- elektromyografie - geïndiceerd voor neurologische aandoeningen van onbekende oorsprong, evenals voor het beoordelen van de mate van zenuwbeschadiging;
- radio-isotoop botscintigrafie - gebruikt om kwaadaardige tumoren en metastasen te diagnosticeren;
- Röntgendensitometrie is de beste methode om osteoporose te diagnosticeren;
- myelografie - gebruikt om tekenen van compressie van het ruggenmerg en de zenuwen van de cauda equina te detecteren.
Behandeling
Voor elke patiënt wordt de behandeling strikt op individuele basis geselecteerd, en niet alleen op basis van de diagnose, maar ook op de aard van de bestaande bijkomende pathologieën. Toch is het de oorzaak van rugpijn die de tactiek van therapie bepaalt. Het kan conservatief zijn of een chirurgische ingreep omvatten.
Maar de eerste stap is altijd om inspanningen te richten om pijn te verlichten, vooral als deze sterk is. Hiervoor krijgen patiënten NSAID's, krampstillers, pijnstillers voorgeschreven. En in ernstige gevallen worden spinale blokkades uitgevoerd - injecties van anesthetica en corticosteroïden op specifieke punten in de wervelkolom.
Bedrust wordt niet aan alle patiënten getoond. En met pathologieën van tussenwervelschijven kan het volledig gecontra-indiceerd zijn, omdat een afname van fysieke activiteit bijdraagt aan de transformatie van acute pijn in de wervelkolom in chronische.
Uitsluitend conservatieve of niet-chirurgische behandeling wordt voorgeschreven voor:
- osteochondrose;
- spondylitis ankylopoetica;
- artrose van de facetgewrichten;
- lichte compressiefracturen.
Het is meestal complex en bestaat uit:
- medicamenteuze behandeling, waaronder mogelijk NSAID's, chondroprotectors, spierverslappers, immunosuppressiva, corticosteroïden,
- fysiotherapie (UHF, magneettherapie, lasertherapie, tractietherapie, enz. );
- Oefentherapie;
- manuele therapie.

Als de oorzaak van rugpijn intervertebrale hernia's, uitsteeksels, spondylose, ernstige wervelfracturen, tumoren zijn, is een operatie vaak aangewezen. Het is ook nodig voor:
- ineffectiviteit van conservatieve therapie voor degeneratieve-dystrofische veranderingen;
- een toename van neurologische uitval;
- instabiliteit van het spinale bewegingssegment;
- de ontwikkeling van complicaties, in het bijzonder stenose van het wervelkanaal.
De meeste moderne spinale operaties zijn minimaal invasief. Hierdoor worden intra- en postoperatieve risico's sterk verminderd, wordt de revalidatieperiode verkort en vergemakkelijkt en doet de effectiviteit niet onder voor meer traumatische open operaties. Afhankelijk van de gedetecteerde ziekte, kan het worden aanbevolen:
- Discectomie is een operatie die voornamelijk geïndiceerd is voor hernia's en uitsteeksels, vooral die welke het cauda-equinasyndroom veroorzaken. Het kan worden uitgevoerd met behulp van microchirurgische instrumenten via een incisie in de orde van grootte van 3 cm (microdiscectomie) en met behulp van endoscopische apparatuur die aan de wervelkolom wordt geleverd door puncties met een diameter van ongeveer 1 cm (endoscopische discectomie). Wanneer de tussenwervelschijf volledig is verwijderd, wordt deze meestal vervangen door implantaten.
- Vertebroplastiek en kyphoplastie - geïndiceerd voor compressiefracturen van de wervels, hemangiomen en enkele andere ziekten. De essentie van de operatie is om snel uithardend botcement via een dunne canule in het wervellichaam te injecteren, waardoor het wordt versterkt. Met kyphoplastie is het bovendien mogelijk om de normale afmetingen van het wervellichaam te herstellen, wat belangrijk is bij een ernstige afname van de lengte als gevolg van een breuk.
- Fixatie-operaties worden gebruikt om de wervelkolom te stabiliseren. Hiervoor worden metalen constructies van een andere aard gebruikt, die meestal tot het einde van het leven in het lichaam van de patiënt blijven.
De wervelkolom in de lumbale regio kan dus om verschillende redenen pijn doen. Daarom is het noodzakelijk om contact op te nemen met een vertebroloog of neuroloog bij langdurig aanhouden van pijnlijke gewaarwordingen, hun regelmatig voorkomen, toegenomen pijn in de loop van de tijd en zelfs meer de toevoeging van andere symptomen. Een vroege diagnose zal het mogelijk maken pathologische veranderingen op te sporen in de stadia waarin het het gemakkelijkst is om ermee om te gaan en als de ziekte niet volledig genezen is, dan tenminste de progressie ervan stoppen en een hoge levensstandaard handhaven.











































